Последствия инсульта у пожилых пациентов (старше 70 лет) очень опасны и меняют жизнь. Первый эпизод разрыва церебрального сосуда приводит к коме более чем в половине случаев. Процесс восстановления после острого нарушения мозгового кровообращения является сложным и длительным.
Инкубационный период ВИЧ-инфекции

Инкубационный период заболевания — это время с момента заражения до появления первых симптомов или до появления антител против вируса. Сложность ВИЧ в том, что эту стадию часто не замечают, так как первые признаки заболевания иногда появляются только через много лет после заражения, когда иммунная система уже сильно ослаблена. Инкубационный период самой ВИЧ-инфекции протекает без симптомов. Чем раньше начато лечение ВИЧ, тем больше вероятность того, что признаки заболевания вообще не проявятся.
Варианты диагностики вируса иммунодефицита человека
Прежде чем обсуждать инкубационный период и время, через которое можно обнаружить ВИЧ-инфекцию, важно знать, какие существуют методы диагностики ВИЧ-инфекции. Существует три основных типа тестов:
- Тесты на основе полимеразной цепной реакции (ПЦР),
- Тесты, выявляющие как антигены, так и антитела,
- тесты, которые выявляют только антитела.
-
ПЦР Реакции ПЦР направлены на поиск самого вируса в крови. Тест может быть как качественным (отвечающим только на вопрос, присутствует ли вирус в организме), так и количественным (показывающим вирусную нагрузку, то есть количество вируса в 1 мл крови). Эти типы тестов раньше, чем другие, позволяют выявить ВИЧ, однако они являются самыми дорогими, а потому обычно не используются для обследования людей, которые чувствуют себя нормально. Эта разновидность тестов иногда используется, если был высокий риск заражения или у пациента есть симптомы острой ВИЧ-инфекции (о которых можно почитать в статьях нашего блога «Симптомы ВИЧ у мужчин», «Симптомы ВИЧ у женщин»).
Идентификация антител и антигенов Антитела — это молекулы, вырабатываемые нашей иммунной системой для защиты от инфекций. Антигены — это просто чужеродные вещества, против которых иммунная система формирует защиту. В этом случае антигены являются компонентами вируса. Сегодня тест на антитела и антигены ВИЧ является наиболее часто используемым видом теста. Для их проведения обычно требуется образец венозной крови, но есть и такие, которые можно сделать с помощью капли крови из пальца.
Как мы уже говорили, инкубационный период после заражения ВИЧ может быть довольно длительным как у мужчин, так и у женщин. Симптомы ВИЧ-инфекции иногда проявляются только через несколько месяцев или даже лет после заражения. Именно поэтому рекомендуется регулярно проходить тестирование на ВИЧ даже тем людям, которые хорошо себя чувствуют.
Однако результаты теста на ВИЧ не сразу оказываются положительными даже в момент заражения. Вначале вируса в организме немного, и даже самые чувствительные тесты не могут обнаружить его в первые несколько дней. ВИЧ размножается довольно быстро, и его численность увеличивается постепенно. Когда он достигает определенного уровня, тесты на выявление вируса или его компонентов (ПЦР или тесты на антиген/антитела) становятся положительными. В то же время иммунная система человека, «атакованного» вирусом, не дремлет: она начинает вырабатывать антитела, на что требуется время. По этой причине тесты, которые выявляют только антитела к ВИЧ, «срабатывают» немного позже, чем два предыдущих типа тестов.
Период между заражением и вероятностью положительного результата теста называется серонегативным периодом. В это время существует риск распространения болезни. Например, человек может убедить себя и своего сексуального партнера, что он не заразен (анализы отрицательные) и поэтому не нужно использовать презерватив. Но вирус в это время активно размножается в организме — ВИЧ передается во время инкубационного периода, человек заразен, но не знает об этом.
Сроки инкубационного периода ВИЧ: когда тесты дают объективный результат
Сколько времени занимает «конверсия» (превращение отрицательных тестов в положительные в случае инфекции)? Это также зависит от типа теста:
- Тест ПЦР Как правило, через 10-33 дня можно определить наличие инфекции.
- Тесты на выявление антигенов и антител При проведении анализа венозной крови в специализированной лаборатории окончательный ответ можно получить через 18-45 дней. Однако, если экспресс-тест этой категории используется из крови из пальца, срок больше — 18-90 дней.
- Тесты, которые выявляют только антитела Самые «медленные» тесты. Для получения положительного результата может потребоваться от 23 до 90 дней после заражения.
О чем говорят эти цифры? Если у вас был контакт, который может привести к ВИЧ-инфекции, и тест отрицательный, вам следует повторить тест через 1,5-3 месяца (в зависимости от используемого теста) после контакта, чтобы убедиться, что вы не инфицированы.
Поскольку ВИЧ может передаваться от беременной женщины к ребенку во время беременности, родов или грудного вскармливания без лечения, рекомендуется, чтобы все беременные женщины и их сексуальные партнеры прошли тестирование на ВИЧ. А поскольку возможно тестирование во время серонегативного окна, тест следует проводить как минимум дважды: во время постановки на учет по беременности и повторно через 28-30 недель. Если существует риск заражения ВИЧ во время беременности (контакт с ВИЧ-положительным партнером, употребление наркотиков), рекомендуется провести дополнительный тест в 36 недель.
Холелитиаз может возникнуть вследствие длительного и систематического злоупотребления алкоголем, вирусного гепатита с последующим переходом в хроническую форму или вследствие аутоиммунных заболеваний, обструкции внепеченочных желчных протоков и холангита.
Как проводят тесты на установление родства: отец на 99%

После доклада британских ученых общественность была расстроена. И хотя в 2016 году появилась информация о ретроспективном анализе ДНК за последние пять веков и было установлено, что количество генетически чужих детей составляет около 1%, необходимость в тестировании существует.
В настоящее время общепризнано, что мужчинам следует сомневаться в отцовстве только в 1-2 случаях из 100. Что, как правило, также является серьезным моментом.
Испытание проводится следующим образом: Необходимы два образца ДНК — ребенка и взрослого. Они сравнивают фрагменты хромосом, STR-маркеры. Чем больше маркеров сравнивается в лаборатории, тем точнее результат. Хороший маркер — это 20 маркеров.
Если сравнение 16-20 маркеров показывает полное несовпадение, родство с ребенком исключается. Для подтверждения ситуация несколько иная. Даже самые точные результаты сопоставления подтверждают родство только в 99,99% случаев (число девяток после запятой может быть больше) из-за возможности случайного совпадения генотипов. Однако этот результат считается действительным во всем мире и официально признан.
Поэтому действительно не существует 100% результата анализа ДНК для подтверждения отцовства — это миф. Однако вероятность случайного совпадения ДНК крайне мала.
Сегодня ученые даже могут определить, кто из однояйцевых близнецов был отцом ребенка. На самом деле, только в трех случаях из четырех, и этот анализ намного сложнее, чем обычные тесты.
ДНК для анализа можно взять не только у предполагаемого отца
Еще один миф заключается в том, что тест ДНК должен проходить только предполагаемый отец ребенка. Это не так — тест может быть проведен на любом кровном родственнике человека — родителях, братьях и сестрах, даже бабушках и дедушках, тетях и дядях. Это может произойти, если отец умер или отказывается проходить тестирование.
Недавно в Испании произошел большой скандал: Мария Мартинес заявила, что является дочерью Сальвадора Дали и рассчитывает на право носить фамилию знаменитого художника и, конечно, получить хорошую долю наследства.
Чтобы избежать путаницы, образцы зубов, костей и ногтей Дали были взяты для анализа ДНК на отцовство (для этого тело пришлось эксгумировать). Результат был отрицательным: как бы Мартинес ни старался, генетическая связь с художником отвергалась со стопроцентной уверенностью.
Не только кровь: что можно сдавать для анализа ДНК?
Многие считают, что наиболее точными являются анализы ДНК клеток крови. По этой причине некоторые люди отказываются от проведения теста, так как считают, что им придется везти ребенка в клинику. Но это заблуждение, которое возникло 15 лет назад: Тогда действительно нужно было сдавать кровь.
Во-первых, все клетки имеют одинаковую ДНК. То же самое справедливо для крови, эпителия щек (клеток слизистой оболочки полости рта), спермы, ногтей, ушной серы и волосяных фолликулов. Эти клетки можно получить даже из ленты наручных часов, жевательной резинки, носового платка, детской соски, зубной щетки, нижнего белья и подушки. Хотя полоскание рта — лучший вариант.
Во-вторых, если анализ берется не для судебной экспертизы, а для личного пользования в клинике, вы должны не только присутствовать, но и назвать свое имя. Образцы мазков можно отправить курьером или по почте с пометкой «отец», «ребенок».
Перед отправкой материала убедитесь, что клиника:
- Принимает мазки или другие способы предоставления биоматериалов,
- Примите образец для бесплатного повторного тестирования, если мазок плохого качества или в материале отсутствует ДНК,
- Или предложить специальный набор для взятия мазков и инструкции за небольшую плату.
Анализы ДНК крови и других биоматериалов (кроме эпителия щеки) в настоящее время относятся к числу нестандартных анализов, которые стоят дороже.
Человек, не знакомый с медициной, вряд ли сможет расшифровать данные ИФА. Если человек сомневается в положительном результате, нет причин немедленно повторять тест. Это, безусловно, будет сделано в установленные законом сроки.
Классификация инсультов в неврологии
Инсульты классифицируются в зависимости от причины нарушения кровообращения и продолжительности неврологических симптомов. В Юсуповской больнице пациент проходит диагностическое обследование, которое позволяет очень быстро и точно определить тип инсульта и область повреждения мозга. Когда пациент поступает в больницу, по указанию врача проводятся различные обследования:
МРТ — магнитно-резонансная томография
МРТ — магнитно-резонансная томография — КТ
МРТ — компьютерная магнитно-резонансная томография (МРТ) — компьютерная томография (КТ) — классификация ишемического инсульта (инфаркта) головного мозга:
- Геморрагическая непроходимость сосудов головного мозга. Это состояние развивается при повышении свертываемости крови и накоплении тромбоцитов,
- Эмболический инсульт. Он возникает в 20% случаев ишемического инсульта и происходит, когда артерия блокируется эмболами (эндоваскулярными субстратами), которые попадают из крупных кровеносных сосудов в мелкие сосуды,
- атеротромботический инсульт. Он встречается у 50% пациентов с ишемическим инсультом. На месте атеросклеротической бляшки образуется кровяной сгусток, что приводит к закупорке сосуда,
- Лакунарный инсульт. Артериальная гипертензия приводит к развитию атеросклероза, который сужает мелкие артерии и уменьшает приток крови к участкам мозга. Это происходит в 25% случаев,
- Гемодинамический инсульт. Вызывает внезапное сужение крупного мозгового сосуда из-за падения артериального давления, вызванного сердечной недостаточностью. Приток крови к участку мозга прекращается, и возникает ишемический инсульт.

Классификация геморрагических инсультов:
- Вытекание крови из разорванного сосуда в ткани мозга — паренхимальное кровоизлияние;
- образование гематомы в желудочках мозга — внутрижелудочковое кровоизлияние,
- Полость между твердой мозговой оболочкой и арахноидальной тканью называется субарахноидальным кровоизлиянием,
- Эпидуральные, субдуральные и смешанные формы кровоизлияния встречаются довольно редко.
- Легкий инсульт — симптомы длятся от одного дня до трех недель. Восстановление от одного дня до трех недель,
- транзиторная ишемическая атака — симптомы длятся около одного дня, восстановление в течение одного дня,
- Полный ишемический инсульт — симптомы длятся более трех недель, восстановление не происходит более трех недель.
Периоды инсульта
Среди множества неврологических заболеваний инсульт является самой большой проблемой. Кровоизлияние в мозг приводит к нарушению внутричерепного кровотока, некрозу нейронов и повреждению жизненно важных функций организма.
При ишемическом инсульте происходит ряд процессов, которые в совокупности приводят к гибели нейронов. Разрушение клеток сопровождается отеком мозга. Мозг отекает, и внутричерепное давление повышается.
Набухание клеток приводит к смещению височной доли и воздействию на средний мозг.
Продолговатый мозг также может быть сдавлен миндалиной мозжечка, зажатой в большой затылочной борозде. Этот процесс часто бывает фатальным. Поэтому ранняя госпитализация чрезвычайно важна.
При появлении первых признаков ишемического инсульта медицинская помощь должна быть оказана в течение первых трех часов, иначе прогноз плохой.
Существуют различные фазы ишемического инсульта:
- острый,
- острый,
- ранняя фаза ремоделирования инсульта,
- позднее восстановление,
- остаточная фаза.
В первые три часа можно восстановить кровоток и предотвратить или уменьшить гибель нервных клеток с помощью тромболитиков. Также возможно введение лекарств в само место инсульта для предотвращения осложнений.
Затем врачи принимают меры по восстановлению артериального давления и проводят регидратацию, дегидратацию и кислородную терапию.
В острой фазе инсульта (через 4 — 5 часов после приступа) пациент должен находиться под пристальным наблюдением врача в больнице.
В течение 14 дней после приступа состояние больного считается острым. Пациент будет продолжать лечение в специализированном отделении больницы. Он будет получать лекарственную терапию, направленную на:
- Уменьшение отека головного мозга,
- Поддержание вязкости и свертываемости крови,
- Поддержание нормального функционирования сердечно-сосудистой системы,
- Профилактика рецидивов,
- Поддержание нормального артериального давления.

Ранний восстановительный период
Ранняя стадия восстановления наступает между 2 и 6 месяцами после инсульта. На этой стадии проводится комплексное лечение:
- пациент получает лекарства в соответствии с индивидуальной схемой лечения,
- При нарушениях речи с пациентом работает логопед,
- Назначение различных манипуляций для восстановления чувствительности конечностей и других частей тела (массаж, ванны, иглоукалывание и другие),
- Лечебная гимнастика — метод помогает укрепить связки и мышцы.
Прежде чем обсуждать инкубационный период и время, через которое можно обнаружить ВИЧ-инфекцию, важно знать, какие существуют методы диагностики ВИЧ-инфекции. Существует три основных типа тестов:
Коронавирусная инфекция у взрослого или ребенка может протекать без лихорадки, кашля или одышки, что является одной из характерных черт этой патологии. Люди чувствуют себя абсолютно здоровыми, но это не значит, что они не больны. Коронавирусы вполне могут присутствовать в организме. По данным Всемирной организации здравоохранения, 50-70% инфицированных людей не знают о том, что они являются носителями опасного инфекционного агента. Большинство врачей считают отсутствие симптомов болезненным состоянием — иммунная система пытается уничтожить коронавирусы путем интенсивной выработки иммуноглобулинов.

Если тест положительный, а клинических симптомов коронавируса нет, самоисключение обязательно. Существует вероятность развития признаков инфекции при ослаблении иммунной защиты. Такое развитие событий также возможно, если инкубационный период очень длительный.
Если организм достойно борется с коронавирусами, человек переживет болезнь без симптомов. Если иммунная защита недостаточна, признаки инфекции все равно проявятся через несколько дней.
Что такое слабоположительный тест
Низкий положительный результат на коронавирус обычно получается на ранней стадии инфекции. Это может указывать на ранний инкубационный период, когда антитела только вырабатываются. Или это может указывать на продвинутую стадию заболевания. На этой стадии антитела (IgM) постепенно исчезают по мере уменьшения количества коронавируса в организме, даже несмотря на интенсивный процесс инфицирования и воспаления в бронхолегочной системе.
Положительный результат первого теста может быть сомнительным. Например, при обнаружении ненадлежащего хранения или транспортировки биоматериала (носоглоточного мазка, крови). Он имеет ограниченную ценность и должен быть проверен быстро. Если нет никаких симптомов и второй тест отрицательный через две недели, человек считается здоровым. Однако, если у человека была тяжелая коронавирусная инфекция и он был госпитализирован, необходимо провести тройной тест.
Советы, что делать при получении положительного результата на коронавирус и частые вопросы
Первые три действия, которые должен предпринять человек после положительного теста, следующие: Самоизоляция, вызов терапевта, амбулаторное лечение в зависимости от тяжести симптомов.
Точность тест-систем не 100%, а выделение коронавируса зависит от состояния человека, стадии инфекции и других факторов. Поэтому простого теста часто бывает недостаточно для постановки диагноза.
Перед взятием второго биообразца следует воздержаться от употребления алкоголя, курения, полоскания горла и чистки зубов. Вы можете получить наиболее информативный результат.
Что делать, если у меня появились симптомы через несколько дней после положительного теста ПЦР?
Если вы чувствуете себя плохо и у вас появились симптомы, вам следует немедленно оказать медицинскую помощь. После первого теста врач попросит вас не покидать свое жилье и вести дневник наблюдений. Будут назначены все необходимые лекарства и определены дозировка, частота и кратность приема.
Если симптомов нет, а тест положительный, могут ли заразиться другие люди?
Бессимптомный человек с первоначальным положительным тестом становится носителем коронавируса и может заразить других, не зная об этом. Раннее выявление носителей может сдержать распространение эпидемии, в том числе путем ограничения контактов с внешним миром.
О чем говорят эти цифры? Если у вас был контакт, который может привести к ВИЧ-инфекции, и тест отрицательный, вам следует повторить тест через 1,5-3 месяца (в зависимости от используемого теста) после контакта, чтобы убедиться, что вы не инфицированы.
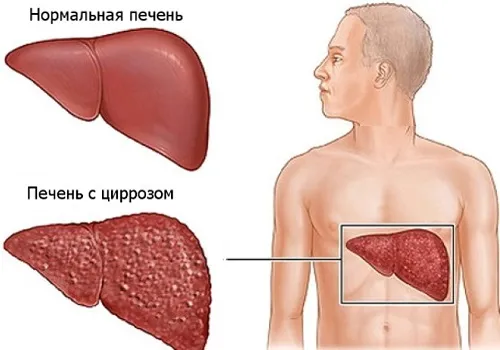
Портальный цирроз печени
Наиболее распространенная форма заболевания, характеризующаяся повреждением тканей печени и гибелью гепатоцитов. Изменения происходят из-за неправильного питания и злоупотребления алкоголем. В 20 % случаев портальный цирроз может быть вызван болезнью Боткина. Первоначально пациент жалуется на нарушения в работе пищеварительной системы. Может наблюдаться пожелтение кожи и появление паукообразных вен на лице. Последняя стадия характеризуется развитием асцита (брюшной водянки).
Это особая форма заболевания, вызванная длительным холестазом или повреждением желчных протоков. Билиарный цирроз — это аутоиммунное заболевание с затяжным и бессимптомным течением. В основном он поражает женщин в возрасте от 40 до 60 лет. Первичная форма заболевания часто сочетается с сахарным диабетом, красной волчанкой, дерматомиозитом, ревматоидным артритом и лекарственной аллергией.
Первые признаки
К ранним симптомам, указывающим на цирроз печени, относятся следующие:
-
И сухость, особенно частая в утренние часы,
- Пациент теряет вес, становится раздражительным и быстрее утомляется,
- Человека могут беспокоить периодические расстройства кишечника и повышенный метеоризм,
- Периодическая боль в правой подлопаточной области. Обычно они усиливаются после повышенной физической активности или после употребления жирной или жареной пищи или алкогольных напитков,
- Некоторые формы заболевания, такие как постнекротический цирроз, проявляются в виде желтухи на ранних стадиях развития.
В некоторых случаях болезнь прогрессирует остро, а ранние признаки отсутствуют.
Симптомы цирроза
Для цирроза характерны общие симптомы: Слабость, снижение трудоспособности, дискомфорт в животе, несварение желудка, лихорадка, боль в суставах, вздутие живота, боль и тяжесть в верхней части живота, потеря веса и тошнота. При осмотре обнаруживается отек печени, утолщение и деформация ее поверхности и уплотнение ее ободка. Вначале наблюдается одинаковый, умеренный отек обеих долей печени, позднее обычно преобладает левая доля. Портальная гипертензия проявляется умеренным увеличением селезенки.
Клиническая картина обобщается в синдромах печеночно-клеточной недостаточности и портальной гипертензии. Наблюдается вздутие живота, непереносимость жирной пищи и алкоголя, тошнота, рвота, диарея, боли в животе и тяжесть (в основном в правом верхнем квадранте). В 70 % случаев отмечается гепатомегалия, печень плотная и остроконечная. У 30 % пациентов при пальпации обнаруживается узелковая поверхность печени. Спленомегалия у 50% пациентов.
Гипотермическая лихорадка может быть связана с прохождением бактериальных пирогенов из кишечника через печень, которые она не может нейтрализовать. Лихорадка устойчива к антибиотикам и исчезает только при улучшении функции печени. Также могут быть внешние признаки, такие как покраснение ладоней и подошв ног, паукообразные вены, редкий рост волос в области подмышек и лобка, белые ногти, гинекомастия у мужчин из-за гиперэстрогенизма. В некоторых случаях пальцы выглядят как «барабанные палочки».
На последней стадии заболевания размер печени уменьшается на 25 %. Желтуха, асцит, периферические отеки вследствие гипергидратации (особенно отеки ног), наружные венозные коллатерали (варикозное расширение вен в пищеводе, желудке и кишечнике) также имеют место. Кровотечение из вен часто приводит к летальному исходу. Геморрагическое кровотечение встречается реже и протекает менее тяжело.
Врачи-реабилитологи и неврологи Юсуповской больницы разрабатывают индивидуальную программу лечения и реабилитации для каждого пациента, что позволяет достичь хороших результатов в реабилитации после инсульта.
Как начинается беременность?
После оплодотворения женская половая клетка — яйцеклетка — спускается по маточной трубе в полость матки, прикрепляется к слизистой оболочке и развивается в эмбрион, который затем становится зародышем. Этот процесс называется «имплантация». Иногда этот механизм работает неправильно, поэтому эмбрион может прикрепиться в «неправильном» месте. Это может быть яичник, фаллопиева труба женщины или иногда брюшная полость. Это называется внематочной беременностью. Это состояние угрожает здоровью, а иногда и жизни женщины. К сожалению, ни одна женщина не застрахована от внематочной беременности. Как распознать ее на ранних стадиях, каковы признаки внематочной беременности. На какие симптомы следует обратить внимание?
Эктопическая беременность — это патологический процесс, обусловленный «неправильностью» процесса или, точнее, «провалом» оплодотворенной яйцеклетки в область матки. По определенным причинам после оплодотворения яйцеклетка прикрепляется за пределами полости матки, где она развивается в течение некоторого времени.
- Трубные (связанные с фаллопиевой трубой),
- Овариальный (связанный с яичником),
- абдоминальный (связанный с брюшной полостью),
- Эктопическая беременность, развивающаяся в пузырном роге матки (редко).
Порядок в этом списке типов соответствует частоте встречаемости аномалий. Кроме того, в медицинской практике существует (к счастью) еще одна крайне редкая форма внематочной беременности, называемая односторонней. Это нормальная маточная беременность и внематочная беременность одновременно. В этом случае у женщины за один месячный период произошла овуляция двух яйцеклеток, две из которых были оплодотворены одновременно. Однако одна из беременных яйцеклеток попала в матку, как и должна была, а другая попала не туда, куда нужно — в яичник, фаллопиеву трубу или куда-то еще.
Если внематочная беременность не будет вовремя обнаружена по признакам, она может иметь серьезные последствия — от полного бесплодия до смерти женщины. Хотя при внематочной беременности плод обычно погибает, нельзя исключать возможность его дальнейшего роста. Поскольку фаллопиева труба не предназначена для вынашивания эмбриона и не может расширяться по мере роста плода, она в конечном итоге разрывается. В такой ситуации требуется срочная госпитализация и неотложная операция.
Если аномалия обнаружена вовремя, эмбрион может быть удален без хирургического вмешательства, сохраняя способность женщины к зачатию и последующему нормальному вынашиванию ребенка.
Ранние признаки внематочной беременности
Часто внематочная беременность имеет определенные симптомы и признаки: задержка менструации, дискомфорт, выявляемый при осмотре, небольшое набухание груди, болезненные ощущения. Но, к сожалению, даже нормальная беременность имеет все эти симптомы и признаки внематочной беременности. Форум, посвященный этому заболеванию, является тому подтверждением. Патология имплантации очень удачно «маскируется» под нормальную, обычную беременность. Поэтому часто бывает очень трудно распознать внематочную беременность по описанным выше признакам и симптомам.
Внематочная беременность, как и обычная беременность, сопровождается задержкой менструации и набуханием груди. Женщина может страдать от утреннего недомогания (тошноты) и других симптомов, характерных для зачатия. Тест, купленный в аптеке, также покажет две полоски, подтверждающие, что зачатие произошло. Единственное, довольно тонкое различие, указывающее на неправильную процедуру, — это яркость полосок в тесте. Многие женщины, имевшие подобный опыт, отмечают, что вторая полоска теста при этой аномалии часто немного светлее. Вы можете прочитать на форуме, что этот тест часто приводил к подозрению на «нерегулярную» беременность.
Кроме того, полоски на тесте иногда сначала очень яркие, но с каждым последующим тестом становятся все ярче и ярче. Это означает, что ранние признаки внематочной беременности могут быть обнаружены после задержки путем проведения различных тестов на беременность через определенные промежутки времени. Однако важно знать, что это не самый надежный метод. Нередко вторая полоска вообще не появляется, что означает, что тест доказывает, что женщина не беременна. Поэтому если у вас есть все характерные симптомы беременности, а тест показывает обратное, есть основания подозревать внематочную беременность.
Хотя менструация при внематочной беременности отсутствует так же, как и при нормальной беременности, при аномальной беременности обычно наблюдается небольшое кровотечение или кровянистые выделения из влагалища. Кроме того, для этого заболевания характерен болевой синдром: Боль при внематочной беременности чаще всего возникает в нижней части живота или пояснице. Более конкретно, боль возникает в области, где прикреплена оплодотворенная яйцеклетка.
Головокружение, общее недомогание и в некоторых случаях даже обморок также являются предупреждающими признаками возможной внематочной беременности. Если женщина заметила первые признаки внематочной беременности до или после задержки менструации, ей следует как можно скорее обратиться в женскую консультацию. Подтвердить или опровергнуть это подозрение может только врач.
Внематочная беременность: признаки, сроки
Вышеперечисленные признаки характерны не только для внематочной беременности, но и для нормальной беременности. Поэтому только с помощью врача можно с уверенностью определить, что оплодотворенная яйцеклетка «поселилась» вне матки. Помимо уже упомянутых ранних симптомов, которые вполне могут быть признаком «нормы», внематочная беременность может также указывать на токсикоз. Однако дело не в наличии токсикоза как такового (рвота и тошнота — обычные спутники нормальной беременности), а в постепенно нарастающих симптомах: при наличии патологии это явление ярко выражено и со временем становится более тяжелым. Боль в нижней части живота усиливается одновременно и перемежается сильными спазмами и колющими болями уже через несколько дней.
В некоторых случаях женщина может заметить повышение температуры тела и снижение артериального давления. Уровень гемоглобина низкий, иногда настолько низкий, что развивается анемия. Если есть признаки внематочной беременности, анализ крови на ХГЧ покажет недостаточную концентрацию этого гормона беременности. Это является явным признаком наличия патологии.
Кроме того, при наличии признаков внематочной беременности обязательно проводится ультразвуковое исследование. Наличие свободной жидкости за маткой и отсутствие плода в матке указывают на патологию.
Если имеет место хотя бы один из вышеперечисленных признаков и наблюдаются необычные кровянистые выделения, женщина должна срочно обратиться к гинекологу. Если аномалия имплантации не будет вовремя диагностирована, то в будущем это может привести к разрыву фаллопиевых труб. В таком случае возникает внутреннее кровотечение в области брюшины, сильная боль, обморок и болевой шок — таковы последствия прерванной трубной беременности. В этом случае женщина вынуждена прибегнуть к хирургическому вмешательству, поскольку других вариантов нет. В этом случае вероятность бесплодия в будущем возрастает многократно. Если при разрыве яичника или фаллопиевой трубы медицинская помощь не будет оказана вовремя, существует высокий риск летального исхода.
Врачи составляют индивидуальные программы реабилитации с учетом возраста пациента, стадии реабилитации, степени неврологического дефицита, состояния физической сферы, эмоционально-эмоциональной сферы и когнитивных функций. В реабилитации участвуют пациент, его родственники и друзья.
Пренатальная диагностика
Общая схема пренатальной диагностики выглядит следующим образом:
1. 1:
- Хорионический гонадотропин человека (ХГЧ) — гормон, вырабатываемый фетальной оболочкой и участвующий в поддержании беременности.
- Связанный с беременностью плазменный белок А (PAPP A): Аномальные уровни ХГЧ и PAPP A могут указывать на аномалии плода.
- Ультразвуковое исследование — позволяет обнаружить специфические ультразвуковые признаки отклонений у плода.
2. во втором триместре беременности:
- Диагностика с помощью ультразвука.
- Альфа-фетопротеин (альфа-ФП) — низкий уровень может указывать на синдром Дауна.
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ). Повышенный уровень ХГЧ в некоторых случаях связан с патологией плода.
- Свободный эстриол. Низкий уровень эстриола может быть признаком синдрома Дауна.
Результаты УЗИ, RARR-A, a-PP, ХГЧ и эстриол в сочетании с возрастом матери и наследственностью позволяют оценить риск рождения ребенка с синдромом Дауна.
Пренатальный скрининг особенно важен для женщин, которые подвержены риску рождения ребенка с синдромом Дауна. Если риск очень высок, могут быть назначены следующие инвазивные (травмирующие кожу) тесты:
- Амниоцентез — взятие образца амниотической жидкости и последующее исследование хромосом плода.
- Биопсия хориона — взятие образца ткани хориона (наружной мембраны, окружающей эмбрион). Он также позволяет обнаружить хромосомные аномалии.
- Сбор пуповинной крови — тест проводится, когда предыдущие тесты оказались неудачными.
Женщинам с предрасположенностью к этому заболеванию рекомендуется генетическое консультирование, если они планируют беременность.

Синдром Дауна выявляется во время беременности. Женщины должны пройти пренатальный скрининг. Фото: freepik.com
Причины развития синдрома Дауна
В норме человеческие клетки содержат 23 пары хромосом. Одна хромосома в паре принадлежит отцу, а другая — матери. Синдром Дауна возникает, когда 21-я пара имеет три хромосомы вместо двух. Лишний генетический материал отвечает за особенности ребенка и проблемы с его развитием. Существует три генетических варианта развития синдрома.
Классическим вариантом синдрома Дауна является трисомия 21, когда каждая клетка организма имеет три копии хромосомы 21 вместо обычных двух.
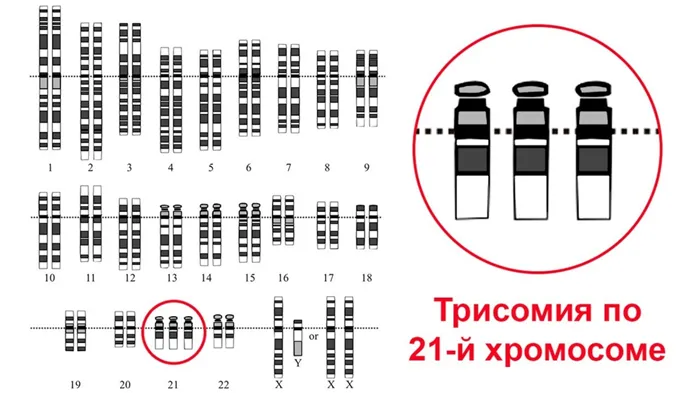
Рисунок 2: Кариотип человека с синдромом Дауна.
Существуют и другие варианты. В некоторых случаях синдром возникает, когда часть хромосомы 21 присоединяется к другой хромосоме во время формирования яйцеклеток и сперматозоидов родителей или на очень ранней стадии эмбрионального развития. В этом случае человек имеет две нормальные копии и дополнительную часть хромосомы 21, присоединенную к другой хромосоме. В результате получаются те же три копии генетического материала. Эта форма называется транслокацией.
Небольшой процент людей с синдромом Дауна (1-2%) имеют лишнюю копию хромосомы 21 только в одной части клеток своего тела. Это называется мозаичным синдромом Дауна.
Видео 1. Причины, симптомы и диагностика синдрома Дауна.
В зависимости от механизма развития синдрома Дауна различают три формы:
- Трисомия по хромосоме 21.
- Смещенная форма синдрома Дауна.
- Мозаичная форма синдрома Дауна.
На первую форму приходится около 95% случаев, на две другие — до 5%.
Прогноз для людей с синдромом Дауна
Продолжительность жизни людей с синдромом Дауна значительно увеличилась. В 1960 году, например, ребенку с синдромом Дауна часто было не более 10 лет. Сегодня продолжительность жизни людей с этим заболеванием составляет 50-60 лет.
Видео 2. Люди с синдромом Дауна отвечают на вопросы, рассказывают о поведении окружающих их людей, о семье, любви, мечтах и планах на будущее.
Учебные и социальные возможности для людей с синдромом Дауна различны. Они во многом зависят от интеллектуальных способностей ребенка и усилий родителей и учителей. Почти во всех случаях дети с синдромом Дауна способны развивать бытовые и коммуникативные навыки, необходимые для повседневной жизни. Есть пациенты, которые преуспевают в искусстве, драме, спорте и высшем образовании. Взрослые с синдромом Дауна могут вести самостоятельную жизнь, осваивать простые профессии и создавать собственные семьи.
Поддержка опытных специалистов (врачей, реабилитологов, психологов, социальных педагогов) и понимание семьи и друзей жизненно важны для людей с синдромом Дауна. Во многих странах существуют сообщества, где родители, дети и взрослые с синдромом Дауна могут получить поддержку, обсудить свои проблемы и поделиться успехами.